Паксил (Пароксетин)
Самым сильным Антидепрессантом из группы СИОЗС несомненно является Паксил (Пароксетин) , он же один из самых проверенных и изученных , обладает широчайшим спектром действия , лечит - Депрессию , ОКР (Обессивно-компульсивное расстройство) , Страхи и Фобии (в рамках Депрессии и Личностного расстройства , в рамках аффективного расстройства и в рамках других психических расстройств), лечит так же - Дереализацию , Депресонализацию , Тревожное расстройство . Тип - седатик (обладает седативным эффектом) , не психостимулятор , и к сожалению не идеально селективен (избирателен)
Ципралекс (Эсциталопрам) - идет на втором месте по силе после Паксила , но при этом является самым чистым , самым избирательным , одним из самых мягких антидепрессантов гр.СИОЗС , имеет скудные побочные эффекты , и дозы его в несколько раз меньше по сравнению с тем же Паксилом. Показания - те же что и у Паксила. Является психостимулятором ! Препарат сравнительно новый и не дешевый (от 30 и до 65 долларов за 1 упаковку в зависимости от представленной дозировки )
Ципрамил (Циталопрам) - это предшественник Ципралекса , но в отличие от эсциталопрама (Ципралекса) представлен не только S- изомером но и R- изомером который не имеет терапевтического эффекта , так же имеет минимум побочных эффектов , мягок. Так же как и Ципралекс является психостимулятором , но в отличии от Ципралекса - стоит в 2 а то и в 3 раза дешевле.
Остальные представители данной группы так же проявили себя более чем неплохо.
Еще раз хочется напомнить о том что максимальный терапевтический эффект от приема Антидепрессантов приходится на конец 3-го - середину 4-го месяца регулярного приема препарата , начальный терапевтический эффект ориентировочно развивается в промежутке от 2х и до 4-х недели терапии.
Примечание : Начальный терапевтический эффект Ципралекса - приходится на конец 1-й - начало 2-й недели лечения , но максимальный эффект от лечения приходится так же ориентировочно к 3-м месяцам лечения.
ПСИХИАТРИЯ ОН-ЛАЙН
Психиатрия ,Психические болезни , Психотропные препараты , их описание и значение , данные по срокам лечения , определения , медицинская терминология ,инновации , а так же комментарии и обсуждения .
Навигация по блогу
-
▼
2010
(10)
-
▼
ноября
(10)
- Краткая информация о некоторых представителях гр.С...
- Дереализация и Деперсонализация
- Данные по срокам лечения и ориентировочным срокам ...
- Биполярное аффективное расстройство (БАР)
- Обсессивно-компульсивное расстройство (ОКР)
- Транквилизаторы (Анксиолитики)
- Нормотимики (или же стабелизаторы настроения)
- Нейролептики
- Антидепрессанты
- Общая информация: депресии , страхи и фобии (навяз...
-
▼
ноября
(10)
вторник, 2 ноября 2010 г.
Дереализация и Деперсонализация
(Материал из Векипедии)
Дереализация — нарушение восприятия, при котором окружающий мир воспринимается как нереальный или отдаленный, лишенный своих красок и при котором происходят нарушения памяти. Часто сопровождается состояниями «уже виденного» (deja vu) или «никогда не виденного» ( jamais vu ) . Практически всегда возникает совместно с деперсонализацией, вследствие чего в МКБ-10 обозначается F48.1 — «Cиндром деперсонализации-дереализации», то есть термин «дереализация» часто понимается как группа сходных симптомов «деперсонализации-дереализации» отвечающих за изменение восприятия окружающего пространства.
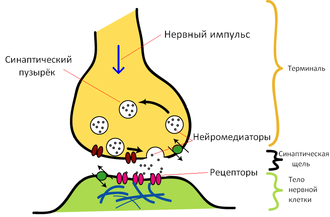
Возможно так же, что первичная фаза патогенеза связанна с блокированием NMDA рецепторов пока не обнаруженными эндогенными пептидными антагонистами этих рецепторов.
Обнаружена коморбидность(взаимосвязанность) деперсонализации и тревоги. Таким образом, при лечении деперсонализации назначают большие дозы транквилизаторов(Феназепам до 20 мг/сут), а также антидепрессанты и нейролептики с сильным анксиолитическим(противотревожным) компонентом действия. Например довольно эффективным считается сочетание кломипрамина(Анафранил) и кветиапина(Сероквель) — оба препарата обладают мощным холинолитическим эффектом, проявляющимся, в том числе своим анксиолитическим действием. В случае совместного применения этих двух препаратов общий антихолинергический эффект значительно возрастает. После снятия тревоги, уходит и резистентность, а антидепрессивный или антипсихотический эффект удерживают от её возникновения и действуют уже непосредственно на причину расстройства.
Также было обнаружено, что при деперсонализации возникает расстройство опиоидной системы мозга. Исследованиями Ю. Л. Нуллера была обнаружена эффективность лечения антогонистами опиоидных рецепторов, такими как налоксон и налтрексон.
Исследование D. Simeon показало эффективность сочетания антидепрессантов — ингибиторов обратного захвата серотонина(СИОЗС) совместно с антиконвульсантом ламотриджином. Данный метод стал основным методом лечения деперсонализации в США и Канаде.
В некоторых редких случаях оказывается эффективным введение дезоксикортикостерона (Декортена). Такой метод лечения был образован в результате обнаружения нарушения функционирования надпочечников известным психиатром В. Франклом при этом заболевании.
В некоторых клиниках производят внутривенное вливание больших доз ноотропов с преимущественно антиоксидантным действием, таких как цитофлавин, кавинтон, мексидол, а также больших доз витамина C, совместно с бензодиазепиновыми транквилизаторами.
Показана неэффективность электросудорожной терапии при данном заболевании.
В случае резистентности к вышеперечисленным методам, может использоваться разработанная академиком С. Н. Мосоловом тактика «быстрой тимоаналепсии». Кломипрамин(Анафранил) вводят внутривенно капельно, начиная с 25-50 мг/сут с постепенным увеличением дозы до максимальной — 150 мг/сут. Кроме того, для усиления эффекта можно добавить 25-75 мг мапротилина (Лудиомила). Через 15-20 дней при отсутствии эффекта рекомендуется провести одномоментную отмену терапии, на фоне которой у части больных удается достичь уменьшения выраженности анестетических расстройств. При таком внезапном обрыве возникает так называемый «нейромедиаторный хаос», который запускает внутренние механизмы возвращения гомеостаза (ауторегуляция), которые заодно убирают и деперсонализационную симптоматику. Примерно таким же механизмом действия обладает атропинокоматозная терапия . Существует некоторое количество менее известных методов со сходным принципом действия, не получивших распространения из-за сильных побочных эффектов.
Дереализация — нарушение восприятия, при котором окружающий мир воспринимается как нереальный или отдаленный, лишенный своих красок и при котором происходят нарушения памяти. Часто сопровождается состояниями «уже виденного» (deja vu) или «никогда не виденного» ( jamais vu ) . Практически всегда возникает совместно с деперсонализацией, вследствие чего в МКБ-10 обозначается F48.1 — «Cиндром деперсонализации-дереализации», то есть термин «дереализация» часто понимается как группа сходных симптомов «деперсонализации-дереализации» отвечающих за изменение восприятия окружающего пространства.
Oписание «ощущения дереализации»
При дереализации окружающее воспринимается измененным, странным, неотчетливым, чуждым, призрачным, тусклым, застывшим, безжизненным. Оно воспринимается как бы «сквозь туман, молоко, пленку, малопрозрачное стекло» и т. д., часто утрачивает объемность и перспективу — «как на фотографии». В других случаях сравнивают окружающее с декорацией. Видоизменяются акустические феномены: голоса и звуки отдаляются, становятся неотчетливыми, глухими. Изменяются краски окружающих предметов, их цвет становится тусклым, серым и т. п. — «свет померк, листва поблекла, солнце стало светить менее ярко». Время замедляется, останавливается, исчезает — «его больше нет». В других случаях испытывают ощущение, что время движется необычно быстро.Дифференциальная диагностика
Дереализация требует дифференциального диагноза с рядом психопатологических симптомов. От галлюцинаций ее отличает отсутствие мнимовосприятия; от иллюзий — правильное определение окружающего; от психического автоматизма — принадлежность расстройства к своему «я» (вернее, при деперсонализации, понимание этого) и отсутствие чувства сделанности.Деперсонализация
Деперсонализ́ация (лат. de, лат. persona — личность) — состояние, сопровождающееся изменением или потерей чувства собственного «Я» (диссоциативное расстройство). Больным кажется, что события их жизни происходят с кем-то другим, что они как бы «просматривают» свою жизнь в кинотеатре. Деперсонализацию в большинстве случаев сопровождает дереализация и психическая анестезия. Фактически, синонимом деперсонализации является «анестетическая депрессия». Латинское название — anaesthesia psychica dolorosa. В МКБ-10 обозначается как F48.1 — «Синдром деперсонализации-дереализации», исторически называемый деперсонализацией. Длительная деперсонализация является мучительным состоянием, часто приводящим к суицидам
Симптоматика
Деперсонализационный симптомокомплекс может включать в себя следующие ощущения больного:- Ощущение частичного или полного исчезновения(стирания) черт своей личности
- Исчезновение так называемых «тонких эмоций»
- Приглушение или полное исчезновение чувств(эмоционального отношения) к близким
- Окружающая обстановка кажется «плоской», «мёртвой» или воспринимается, притупленно, как бы через стекло
- Притуплённое цветовосприятие, окружающий мир «серый», «бесцветный»
- Отсутствие или притупление эмоционального восприятия природы
- Отсутствие или притупление восприятия произведений искусства, музыки
- Ощущение отсутствия мыслей в голове
- Ощущение отсутствия или снижения памяти (при объективной ее сохранности)
- В некоторых случаях всё вокруг может казаться совершенно незнакомым, впервые виденным
- Притупление простых чувств, таких как чувства обиды, злобы, сострадания, радости
- Отсутствие самого понятия «настроение» (настроения как бы не существует). Появления плохого настроения говорит об улучшении состояния.
- Ощущение своего тела как автомата, свои действия кажутся автоматическими(при объективном понимании того, что это только кажется)
- Потеря чувств вызывает мучительную душевную боль
- Ощущение замедленного течения или полной остановки времени
- Затруднение образного представления, образного мышления
- Притупление или отсутствие болевой, тактильной, температурной, вкусовой, проприоцептивной чувствительности, ощущения веса, чувств сна, голода и насыщения(так называемая соматопсихическая деперсонализация)
Патогенез
Практически всегда (за исключением некоторых видов шизофрении), деперсонализация является защитным механизмом психики при возникновении сильного эмоционального потрясения, в том числе и дебюта тяжёлых психических заболеваний. В экстренных ситуациях для психики деперсонализация позволяет трезво оценить обстановку без мешающих анализу эмоций. В таком случае деперсонализация является нормальной реакцией организма на острый стресс. Патологической же считают длительное, непрекращающиеся, мучительное течение деперсонализации.Сопутствующие биохимические и неврологические нарушения
Расстройству также часто сопутствует «оксидативный стресс», модификация белков рецепторов, нарушения работы гипофизарно—надпочечниковой оси (нарушения продукции кортизола, АКТГ). По некоторым исследованиям в патогенезе принимают участие изменения в серотониновых 5HT2A, ГАМК, опиоидных, NMDA рецепторах. Исследования больных при помощи функциональной магнитно-резонансной томографии(фМРТ) показывают изменение активности в различных частях мозга, по сравнению со здоровыми людьми.Механизм возникновения при стрессе
Есть мнение, что механизм возникновения расстройства связан с ответной реакцией мозга на стресс: происходит обильное вырабатывание эндорфинов с высоким родством к μ-опиоидным рецепторам(эти рецепторы также связанны с возникнвением диссоциации при употреблении опиатов). Сильная активация этих рецепторов приводит к нарушению механизмов обратной связи (отрицательная меняется на положительную), необходимой для поддержания нейрохимического гомеостаза. Эти нарушения приводят к каскадному изменению в других рецепторных системах. В результате блокируются центр удовольствия (возникает ангедония), лимбическая система (отвечающая за эмоции) не может адекватно реагировать на её хаотическую стимуляцию и отключается (также посредством механизмов обратной связи), что приводит к возникновению деперсонализационно-дереализационной, а также депрессивной симтоматики. Часто при исследовании ЭЭГ обнаруживается параксизмальная активность в области диэнцефальных структур. Хаотическая стимуляция лимбической системы со стороны находящегося неподалёку эпилептического очага не даёт ей восстановить свою функциональность. Это подтверждается некоторым положительным действием антиконвульсантов при комплексной фармакотерапии.Возможно так же, что первичная фаза патогенеза связанна с блокированием NMDA рецепторов пока не обнаруженными эндогенными пептидными антагонистами этих рецепторов.
Индуцирование деперсонализации
Состояние деперсонализации может быть искусственно вызвано применением диссоциативных наркотических средств — блокаторов NMDA рецепторов, таких как кетамин, декстрометорфан или фенциклидин, а также употреблением марихуаны. В таком случае, обычно деперсонализация проходит после дезинтоксикации организма, однако есть вероятность индуцирования полноценного расстройства, особенно в последнем случае. Примечательно, что в США вопросами лечения синдрома деперсонализации-дереализации занимается институт NODID (англ. The National Organization for Drug-Induced Disorders).Разновидности деперсонализации
- Первый — нарушаются ощущения онтогенетически наиболее ранних форм самосознания. Больные оценивают свои собственные действия, как автоматические, совершаемые как бы против их воли или вообще другим лицом. При достаточной выраженности этого расстройства больным может казаться, что они вообще перестают существовать, что они ничтожны. Клинически это наиболее легкий тип деперсонализации.
- Второй — нарушения преимущественно распространяются на наиболее поздние в онтогенетическом смысле идеаторные формы самосознания и проявляются в чувстве потери индивидуальной специфичности, социальных коммуникаций. При развитой картине возникает чувство полной утраты представления о своем «Я». Больные жалуются, что они будто полностью лишаются собственного мировоззрения, взглядов, суждений, становятся безликими людьми. Второй тип встречается при шизотипических расстройствах. Деперсонализация выступает в связи с изменениями личности, ипохондрическим самоанализом.
- Третий («анестетическая депрессия») — у больных притупляется способность испытывать эмоции (радоваться, горевать), иногда вплоть до эмоциональной тупости — почти полной невозможности испытывать эмоции, при этом причиняющей, однако, большие страдания пациентам. Истинного эмоционального обеднения у больных с психической анестезией, как правило, не наступает, а имеется лишь субъективно переживаемое чувство бесчувствия.
Дифференциальная диагностика
Надежным методом разграничения деперсонализации, депрессии и тревоги является диазепамовый тест, разработанный профессором Ю. В. Нуллером. Он заключается в струйном внутривенном введении раствора диазепама. Обычная доза составляет 30 мг препарата, у пожилых и ослабленных больных иногда вводят 20 мг, при массивной деперсонализации дозу можно увеличить до 40 мг. Выделяют три типа реакций на введение диазепама:- Депрессивный: депрессивная симптоматика существенно не меняется, больной быстро засыпает или наступает выраженная сонливость.
- Тревожный: быстро, часто «на игле», исчезает вся аффективная симптоматика (тревога, депрессия). Иногда наступает легкая эйфория.
- Деперсонализационный (отставленный): В отличие от других вариантов, положительная реакция на тест наступает через 20-30 минут и выражается в исчезновении или частичной редукции деперсонализации: «все стало ярче, яснее», «появились какие-то чувства».
Особенности течения заболевания
Характер и длительность протекания деперсонализационного расстройства зависит, в первую очередь от причины её возникновения, а также от генетической предрасположенности к этому заболеванию.Длительность расстройства
Длительность состояния деперсонализации может составлять от нескольких минут до нескольких лет. Интересно, что почти всегда, особенно на начальных стадиях могут происходить спонтанное внезапное временное исчезновение всего деперсонализационно-дереализационного симптомокомплекса. Этот так называемый «выход» или «светлое пятно» продолжается несколько часов, и заканчивается возвращением симптоматики.Резистентность к лечению
Если рассматривать это расстройство как защитный механизм, то становится понятно, почему течению заболевания сопутствует частичная либо абсолютная резистентность к лечению психофармакологическими препаратами (транквилизаторы, антидепрессанты, нейролептики), значительно повышается общий иммунитет к инфекционным заболеваниям (например у больных снижается частота возникновения простуды). Резистентность можно несколько снизить при помощи проведения серии процедур плазмафереза, при котором из крови частично извлекаются антитела к чужеродным химическим и белковым частицам. К применяемым препаратам (особенно к бензодиазепиновымРезистентность бывает настолько сильной, что даже при высокой концентрации препарата в крови, пациент не ощущает никакого действия, в то время как для здоровых людей такие концентрации могут быть летальными. транквилизаторам) довольно быстро возникает толерантность, что не позволяет проводить лечение небольшими дозами психофармакологических средств.
Деперсонализация как негативная симптоматика
Если синдром деперсонализации-дереализации возникает в рамках депрессивного либо шизотипического расстройства, то этот синдром относят к так называемой «негативной симптоматике». В то время, как «продуктивная (позитивная) симптоматика» (например, при депрессии это тоска, тревога или астения, а для шизотипического расстройства или шизофрении это галлюцинации, бред) является предиктором терапевтического успеха при традиционном лечении этих заболеваний, то при «негативной симптоматике» заболевание проявляет резистентность (сопротивляемость) к обычному лечению. В таких случаях для лечения применяют так называемые «антинегативные препараты» или препараты с антинегативным компонентом действия. Наиболее эффективными антинегативными нейролептиками являются амисульприд(Солиан) и кветиапин(Сероквель). Из антидепрессантов это, например, высокоселективный СИОЗС эсциталопрам(Ципралекс), и некоторые другие.Деперсонализация как побочный эффект
Применение некоторых психотропных лекарственных препаратов может вызывать деперсонализацию как побочный эффект. Примером может служить например прегабалин, иногда арипипразол, хотя этот эффект может быть симптомом основного заболевания.Скорость ремиссии
При адекватном лечении заболевания, в том числе большими дозами препаратов, ремиссия может происходить в течение нескольких месяцев. Но довольно часто заболевание исчезает внезапно (в течение нескольких минут). Сопутствующая резистентность исчезает так же быстро. По методике лечения разработанной профессором Ю. В. Нуллером необходим тщательный контроль за состоянием пациента, так как при внезапном исчезновении резистентности, очередная порция принимаемых пациентом терапевтических доз препаратов (соответствующих уровню резистентности), может вызвать тяжёлое отравление.Практикуемые методы лечения
Обычно производится лечение основного расстройства, в рамках которого возникла деперсонализация(см. выше). Однако в случае отсутствия других симптомов психического заболевания, деперсонализация может являться самостоятельным психиатрическим расстройством.Обнаружена коморбидность(взаимосвязанность) деперсонализации и тревоги. Таким образом, при лечении деперсонализации назначают большие дозы транквилизаторов(Феназепам до 20 мг/сут), а также антидепрессанты и нейролептики с сильным анксиолитическим(противотревожным) компонентом действия. Например довольно эффективным считается сочетание кломипрамина(Анафранил) и кветиапина(Сероквель) — оба препарата обладают мощным холинолитическим эффектом, проявляющимся, в том числе своим анксиолитическим действием. В случае совместного применения этих двух препаратов общий антихолинергический эффект значительно возрастает. После снятия тревоги, уходит и резистентность, а антидепрессивный или антипсихотический эффект удерживают от её возникновения и действуют уже непосредственно на причину расстройства.
Также было обнаружено, что при деперсонализации возникает расстройство опиоидной системы мозга. Исследованиями Ю. Л. Нуллера была обнаружена эффективность лечения антогонистами опиоидных рецепторов, такими как налоксон и налтрексон.
Исследование D. Simeon показало эффективность сочетания антидепрессантов — ингибиторов обратного захвата серотонина(СИОЗС) совместно с антиконвульсантом ламотриджином. Данный метод стал основным методом лечения деперсонализации в США и Канаде.
В некоторых редких случаях оказывается эффективным введение дезоксикортикостерона (Декортена). Такой метод лечения был образован в результате обнаружения нарушения функционирования надпочечников известным психиатром В. Франклом при этом заболевании.
В некоторых клиниках производят внутривенное вливание больших доз ноотропов с преимущественно антиоксидантным действием, таких как цитофлавин, кавинтон, мексидол, а также больших доз витамина C, совместно с бензодиазепиновыми транквилизаторами.
Показана неэффективность электросудорожной терапии при данном заболевании.
В случае резистентности к вышеперечисленным методам, может использоваться разработанная академиком С. Н. Мосоловом тактика «быстрой тимоаналепсии». Кломипрамин(Анафранил) вводят внутривенно капельно, начиная с 25-50 мг/сут с постепенным увеличением дозы до максимальной — 150 мг/сут. Кроме того, для усиления эффекта можно добавить 25-75 мг мапротилина (Лудиомила). Через 15-20 дней при отсутствии эффекта рекомендуется провести одномоментную отмену терапии, на фоне которой у части больных удается достичь уменьшения выраженности анестетических расстройств. При таком внезапном обрыве возникает так называемый «нейромедиаторный хаос», который запускает внутренние механизмы возвращения гомеостаза (ауторегуляция), которые заодно убирают и деперсонализационную симптоматику. Примерно таким же механизмом действия обладает атропинокоматозная терапия . Существует некоторое количество менее известных методов со сходным принципом действия, не получивших распространения из-за сильных побочных эффектов.
Исход деперсонализации
После снятия состояния деперсонализации, возвращаются причины, по которым она началась:- В тех случаях, когда деперсонализация возникла вследствие интенсивного психогенного стресса (острых и тяжелых психотравмирующих ситуаций) после ее редукции больные возвращались в то состояние, которое характеризовало их до заболевания. У некоторых несколько усиливались присущие им тревожность, впечатлительность, ранимость.
- У больных шизофренией после исчезновения длительно протекавшей деперсонализации (многие месяцы) начинали отчетливо проявляться и нарастать признаки эмоционально-волевого дефекта, нарушения мышления в виде резонерства, иногда появлялись идеи отношения.
- У части больных параноидной шизофренией с относительно непродолжительной деперсонализацией после ее исчезновения не наблюдалось психотической симптоматики, однако через 1,5 −2 месяца возникли острые параноидные приступы.
- У больных с острым шизоаффективным расстройством деперсонализация возникала на высоте аффективно-бредового или онейроидного приступов. Попытка купировать деперсонализацию бензодиазепинами или налоксоном приводила к возобновлению аффективно-бредовой или онейроидной симптоматики. Клозапин (азалептин, лепонекс) не только приводил к исчезновению деперсонализации, но и купировал острую психотическую симптоматику, поскольку он является наиболее эффективным препаратом для лечения этих состояний.
- У больных рекуррентным депрессивным расстройством с психической анестезией после исчезновения деперсонализации либо наступала интермиссия, либо неглубокая депрессия, которая легко поддавалась терапии антидепрессантами, хотя до редукции деперсонализации эти больные были резистентны к терапевтическому действию различных антидепрессантов.
- У больных биполярным аффективным расстройством после редукции деперсонализации часто наступало легкое или умеренное маниакальное состояние либо интермиссия или же неглубокая депрессия.
- У больных с органическими психическими расстройствами после исчезновения деперсонализации возобновлялись вегето-сосудистые пароксизмы, ипохондрические жалобы, эмоциональная неустойчивость.
.
понедельник, 1 ноября 2010 г.
Данные по срокам лечения и ориентировочным срокам наступления терапевтического эффекта от приема препаратов
Депрессия:
Предположительный период лечения до наступления полноценной ремиссии (выздоравливания) - от 6 и до 12 недель (депрессия легкой и средней степени тяжести) , 12-16 и более недель (затяжная депрессия , тяжелая форма).После наступление медикаментозной ремиссии препарат в обязательном порядке необходимо принимать по указанной (Врачом) схеме не менее 6-12 месяцев
Тревожно-фобические расстройства (фобии):
от 2 и до 4 месяцев терапии, иногда в очень тяжелых случаях при наличии генерализованных форм этот период может быть более продолжительным. После наступление медикаментозной ремиссии , препарат (антидепрессант) необходимо принимать по указанной Врачом схеме - длительно (не менее 1-2лет)
ОКР: при ОКР (Обессивно-компульсивном расстройстве) ремиссия или же значительное ослабление симптоматики может быть достигнуто гораздо позже нежели при лечении депрессии и страхов , лечение длительно , даже после наступления ремиссии - препарат (антидепрессант) необходимо принимать по указанной Врачебной схеме - длительно (не менее 1-2 лет)
Максимальный терапевтический эффект антидепрессантов - достигается ориентировочно к 3-м месяцам ежедневного приема препарата. , а начальный эффект - к 2й-4й неделе терапии.
Начальный терапевтический эффект от приема Нейролептиков приходится на 3-4 неделю , к 2-м месяцам ежедневного приема начинает проявляться ощутимый эффект от принятия ЛС, максимальный терапевтический эффект относится ориентировочно к 4-м месяцам терапии.
ВАЖНО! Транквилизаторы (Бензодеазепинового ряда) - необходимо принимать не более 2-4 недель во избежание появления физической и психической зависимости , абстинентного синдрома (ломки)
Существуют так же Анксиолитики (Транквилизаторы) - без зависимого потенциала , которые можно так же принимать при необходимости (даже длительно) , но которые не способствуют формированию лекарственной зависимости!
Предположительный период лечения до наступления полноценной ремиссии (выздоравливания) - от 6 и до 12 недель (депрессия легкой и средней степени тяжести) , 12-16 и более недель (затяжная депрессия , тяжелая форма).После наступление медикаментозной ремиссии препарат в обязательном порядке необходимо принимать по указанной (Врачом) схеме не менее 6-12 месяцев
Тревожно-фобические расстройства (фобии):
от 2 и до 4 месяцев терапии, иногда в очень тяжелых случаях при наличии генерализованных форм этот период может быть более продолжительным. После наступление медикаментозной ремиссии , препарат (антидепрессант) необходимо принимать по указанной Врачом схеме - длительно (не менее 1-2лет)
ОКР: при ОКР (Обессивно-компульсивном расстройстве) ремиссия или же значительное ослабление симптоматики может быть достигнуто гораздо позже нежели при лечении депрессии и страхов , лечение длительно , даже после наступления ремиссии - препарат (антидепрессант) необходимо принимать по указанной Врачебной схеме - длительно (не менее 1-2 лет)
Максимальный терапевтический эффект антидепрессантов - достигается ориентировочно к 3-м месяцам ежедневного приема препарата. , а начальный эффект - к 2й-4й неделе терапии.
Начальный терапевтический эффект от приема Нейролептиков приходится на 3-4 неделю , к 2-м месяцам ежедневного приема начинает проявляться ощутимый эффект от принятия ЛС, максимальный терапевтический эффект относится ориентировочно к 4-м месяцам терапии.
ВАЖНО! Транквилизаторы (Бензодеазепинового ряда) - необходимо принимать не более 2-4 недель во избежание появления физической и психической зависимости , абстинентного синдрома (ломки)
Существуют так же Анксиолитики (Транквилизаторы) - без зависимого потенциала , которые можно так же принимать при необходимости (даже длительно) , но которые не способствуют формированию лекарственной зависимости!
Биполярное аффективное расстройство (БАР)
(Информация из Векипедии)
иполя́рное аффекти́вное расстро́йство (ранее — маниакально-депрессивный психоз) — психиатрический диагноз психического расстройства, проявляющегося аффективными состояниями, — маниакальными (гипоманиакальными) и депрессивными, а также смешанными состояниями, при которых у больного наблюдаются симптомы депрессии и мании одновременно (например, тоска со взвинченностью, беспокойством, или эйфория с заторможенностью, — так называемая непродуктивная мания), либо быстрая смена симптомов (гипо)мании и (суб)депрессии.
Эти состояния периодически, в виде фаз, непосредственно или через «светлые» промежутки психического здоровья (так называемые интерфазы, или интермиссии), сменяют друг друга, без или почти без снижения психических функций, даже при большом числе перенесённых фаз и любой продолжительности болезни.
Распространённость
Точных данных о распространённости биполярного аффективного расстройства в популяции нет. Из-за различного понимания границ данного психического расстройства цифры его распространённости колеблются от 0,4 % до 3,23 %. По данным Е. В. Панчевой (1975, Москва), распространённость этого расстройства составляет 0,5 случая на 1000 человек, по данным В. Г. Ротштейна (1977) — 0,7 случая на 1000 жителей.Этиология и патогенез
Этиология биполярного аффективного расстройства до настоящего времени не ясна. Основных теорий, пытающиеся объяснить причины развития болезни, две: наследственная и аутоинтоксикации (нарушения эндокринного баланса, нарушения водно-электролитного обмена). Как и при шизофрении, в посмертных образцах мозга отмечается изменение экспрессии некоторых молекул, таких как GAD67 и рилин, однако неясно, что именно их вызывает — патологический процесс либо приём лекарств. Ведутся поиски эндофенотипов для более уверенного обнаружения генетических основ расстройства.Клиническая картина, течение
Дебют биполярного аффективного расстройства приходится чаще на молодой возраст — 20—30 лет. Число фаз, возможных у каждого больного, непредсказуемо — расстройство может ограничиться только одной фазой (мании, гипомании или депрессии) за всю жизнь, может проявляться только маниакальными, только гипоманиакальными или только депрессивными фазами или же их сменой с правильными или неправильным чередованием.Длительность фаз колеблется от нескольких недель до 1,5—2 лет (в среднем 3—7 месяцев), длительность «светлых» промежутков (интермиссий или интерфаз) между фазами может составлять от 3 до 7 лет; «светлый» промежуток может совсем отсутствовать. Атипичность фаз может проявляться непропорциональной выраженностью стержневых (аффективных, моторных и идеаторных) расстройств, неполным развитием стадий внутри одной фазы, включением в психопатологическую структуру фазы навязчивых, сенестопатических, ипохондрических, гетерогенно-бредовых (в частности, параноидных), галлюцинаторных и кататонических расстройств.
Течение маниакальной фазы
Маниакальная фаза представлена триадой основных симптомов: повышенное настроение (гипертимия), двигательное возбуждение, идеаторно-психическое (тахипсихия) возбуждение. В течение маниакальной фазы выделяют пять стадий.- Гипоманиакальная стадия (F31.031.0по МКБ-10) характеризуется повышенным настроением, появлением чувства духовного подъёма, физической и психической бодрости. Речь многословная, ускоренная, падает количество смысловых ассоциаций с нарастанием механических ассоциаций (по сходству и созвучию в пространстве и времени). Характерно умеренно выраженное двигательное возбуждение. Внимание характеризуется повышенной отвлекаемостью. Характерна гипермнезия. Умеренно снижается продолжительность сна.
- Стадия выраженной мании характеризуется дальнейшим нарастанием выраженности основных симптомов фазы. Больные непрерывно шутят, смеются, на фоне чего возможны кратковременные вспышки гнева. Речевое возбуждение выраженное, достигает степени скачки идей (лат. fuga idearum). Выраженное двигательное возбуждение, выраженная отвлекаемость приводят к невозможности вести с больным последовательную беседу. На фоне переоценки собственной личности появляются бредовые идеи величия. На работе больные строят радужные перспективы, вкладывают деньги в бесперспективные проекты, проектируют безумные конструкции. Длительность сна снижается до 3—4 часов в сутки.
- Стадия маниакального неистовства характеризуется максимальной выраженностью основных симптомов. Резко двигательное возбуждение носит беспорядочный характер, речь внешне бессвязна (при анализе удаётся установить механически ассоциативные связи между компонентами речи), состоит из отрывков фраз, отдельных слов или даже слогов.
- Стадия двигательного успокоения характеризуется редукцией двигательного возбуждения на фоне сохраняющегося повышенного настроения и речевого возбуждения. Интенсивность двух последних симптомов также постепенно снижается.
- Реактивная стадия характеризуется возвращением всех составляющих симптомов мании к норме и даже некоторым снижением по сравнению с нормой настроения, лёгкой моторной и идеаторной заторможенностью, астенией. Некоторые эпизоды стадии выраженной мании и стадия маниакального неистовства у больных могут амнезироваться.
Течение депрессивной фазы
Депрессивная фаза представлена противоположной маниакальной стадии триадой симптомов: подавленным настроением (гипотимия), замедленным мышлением (брадипсихия) и двигательной заторможенностью. В целом БАР чаще проявляется депрессивными, нежели маниакальными состояниями. В течение депрессивной фазы выделяют четыре стадии.У больных исчезает аппетит, пища кажется безвкусной («как трава»), больные теряют в весе, иногда значительно (до 15 кг). У женщин на период депрессии исчезают менструации (аменорея). При неглубокой депрессии отмечаются характерные для БАР суточные колебания настроения: самочувствие хуже с утра (просыпаются рано с чувством тоски и тревоги, бездеятельны, безразличны), к вечеру несколько повышается настроение, активность. С возрастом в клинической картине депрессии все большее место занимает тревога (немотивированное беспокойство, предчувствие, что «что-то должно случиться», «внутреннее волнение»).
- Начальная стадия депрессии проявляется нерезким ослаблением общего психического тонуса, снижением настроения, умственной и физической работоспособности. Характерно появление умеренных расстройств сна в виде трудности засыпания и его поверхностности. Для всех стадий течения депрессивной фазы характерно улучшение настроения и общего самочувствия в вечерние часы.
- Стадия нарастающей депрессии характеризуется уже явным снижением настроения с появлением тревожного компонента, резким снижением физической и психической работоспособности, двигательной заторможенностью. Речь медленная, немногословная, тихая. Нарушения сна выливаются в бессонницу. Характерно заметное снижение аппетита.
- Стадия выраженной депрессии — все симптомы достигают максимального развития. Характерны тяжёлые психотические аффекты тоски и тревоги, мучительно переживаемые больными. Речь резко замедленная, тихая или шёпотная, ответы на вопросы односложные, с большой задержкой. Больные подолгу могут сидеть или лежать в одной позе (т. н. «депрессивный ступор»). Характерна анорексия. На этой стадии появляются депрессивные бредовые идеи (самообвинения, самоуничижения, собственной греховности, ипохондрические). Также характерно появление суицидальных мыслей, действий и попыток. Суицидальные попытки наиболее часты и опасны в начале стадии и на выходе из неё, когда на фоне резкой гипотимии отсутствует выраженная двигательная заторможенность. Иллюзии и галлюцинации редки, однако они могут быть (главным образом слуховые), чаще в виде голосов, сообщающих о безнадёжности состояния, бессмысленности бытия, рекомендующих покончить с собой.
- Реактивная стадия характеризуется постепенной редукцией всех симптомов, некоторое время сохраняется астения, но иногда, наоборот, отмечается некоторая гипертимия, говорливость, повышенная двигательная активность.
Варианты течения депрессивной фазы
- простая депрессия — триада депрессивного синдрома без бреда;
- ипохондрическая депрессия — депрессия с аффективным ипохондрическим бредом;
- бредовая депрессия («синдром Котара») — депрессия с наличием нигилистического бреда (больной утверждает, что у него отсутствует один или несколько из внутренних органов, нет какой-либо части организма) или бреда собственной отрицательной исключительности (больной утверждает, что он самый страшный, неисправимый преступник, будет жить вечно и вечно страдать и пр.);
- ажитированная депрессия характеризуется отсутствием или слабой выраженностью двигательной заторможенности;
- анестетическая депрессия характеризуется наличием явления болезненной психической нечувствительности (лат. anaesthesia psychica dolorosa), когда больной утверждает, что совершенно утратил способность любить близких, природу, музыку, утратил вообще все человеческие чувства, стал абсолютно бесчувственным, причём эта утрата глубоко переживается как острая душевная боль.
Варианты течения биполярного аффективного расстройства
- периодическая мания — чередуются только маниакальные фазы;
- периодическая депрессия — чередуются только депрессивные фазы;
- правильно-перемежающийся тип течения — через «светлые» промежутки маниакальная фаза сменяет депрессивную, депрессивная — маниакальную;
- неправильно-перемежающийся тип течения — через «светлые» промежутки маниакальные и депрессивные фазы чередуются без строгой очерёдности (после маниакальной фазы может вновь начаться маниакальная и наоборот);
- двойная форма — непосредственная смена двух противоположных фаз, после чего следует «светлый» промежуток;
- циркулярный тип течения — отсутствуют «светлые» промежутки.
Дифференциальная диагностика
Проведение дифференциальной диагностики БАР необходимо практически со всеми видами психических расстройств: неврозами, инфекционными, психогенными, токсическими, травматическими психозами, олигофренией, психопатиями, шизофренией. Значительные трудности представляет собой дифференциальная диагностика БАР с униполярной депрессией, а также с расстройствами шизофренического спектра, что на территории России и других стран постсоветского пространства нередко приводит к гиподиагностике БАР, необоснованной длительной терапии нейролептиками и антидепрессантами и к отягощению течения заболевания, к социальной дезадаптации и инвалидизации.Лечение
Лечение БАР представляет собой сложную задачу, так как требует детального понимания психофармакологии.Поскольку дискретное течение психоза, в противоположность непрерывному, прогностически благоприятно, достижение ремиссии всегда представляет собой основную цель терапии. Для купирования фаз рекомендуется «агрессивная психотерапия», чтобы не допустить образования резистентных состояний
Депрессивная фаза
В отличие от лечения монополярной депрессии, при лечении биполярной депрессии антидепрессантами необходимо учитывать риск инверсии фазы, то есть перехода больного из депрессивного состояния в маниакальное, а что более вероятно, в смешанное, что может ухудшить состояние пациента и, что более важно, смешанные состояния очень опасны в плане суицида. Так, при монополярной депрессии трициклические антидепрессанты вызывают гипоманию или манию менее чем у 0,5% больных. При биполярной депрессии, а особенно в структуре биполярного расстройства 1-го типа инверсия фазы в манию на трициклических антидепрессантах составляет более 80%. При БАР 2-го типа инверсия возникает реже, но в виде возникновения, как правило, смешанных состояний. Следует отметить, что чаще всего манию вызывают необратимые ингибиторы МАО и трициклические антидепрессанты, а селективные ингибиторы обратного захвата серотонина вызывают инверсию фазы намного реже. Поэтому рассмотрим наиболее прогрессивные и современные методики лечения депрессивной фазы БАР.
Решающую роль играют антидепрессанты, которые подбираются с учётом особенностей депрессии. При наличии симптомов классической меланхолической депрессии, при которой на первый план выходит тоска целесообразно назначение сбалансированных антидепрессантов, занимающих промежуточное положение между стимулирующими и седативными, например таких, как пароксетин (он, как показывают исследования, среди препаратов класса СИОЗС больше, чем другие, подходит при классической меланхолической депрессии), кломипрамин, который относится к трициклическим антидепрессантам и является одним из самых мощных АД, циталопрам, венлафаксин, флувоксамин и др. Если на первый план выступает тревога и беспокойство, то предпочтительны АД седативного действия: миртазапин, миансерин, тразодон, амитриптилин. Хотя антихолинергические эффекты трициклических антидепрессантов часто рассматривают как нежелательные, а у амитриптилина они особенно выражены, многие исследователи утверждают, что м-холинолитический эффект способствует быстрой редукции тревоги и нарушений сна. Особую группу депрессий составляют те разновидности, при которых одновременно присутствуют тревога и заторможенность: наилучший результат в лечении показал сертралин — он быстро купирует как тревожно-фобический компонент, так и тоску, хотя в самом начале терапии может усилить проявления тревоги, что иногда требует назначения транквилизаторов. При адинамической депрессии, когда на первый план выходят идеаторная и моторная заторможенность предпочтительны стимулирующие АД: необратимые ингибиторы МАО (в России сейчас недоступны), имипрамин, флуоксетин, моклобемид, милнаципран. Очень хорошие результаты при этом типе депрессии даёт циталопрам, хотя его эффекты сбалансированные, а не стимулирующие. При депрессии с бредом оланзапин показал эффективность, сравнимую с комбинацией галоперидола и амитриптилина, причём даже несколько превосходил по числу чувствительных к терапии, а переносимость была куда выше.
Лечение антидепрессантами необходимо сочетать со стабилизаторами настроения — нормотимиками, а ещё лучше с атипичными антипсихотиками. Наиболее прогрессивным является сочетание антидепрессантов с такими атипичными антипсихотиками, как оланзапин или кветиапин — эти препараты не только предотвращают инверсию фазы, но и сами обладают антидепрессивным действием. Кроме того, показано, что оланзапин позволяет преодолеть резистентность к серотонинергическим антидепрессантам: сейчас выпускается комбинированный препарат — оланзапин+флуоксетин — Symbyax. Хотя арипипразол нередко используется при биполярной депрессии, данные относительно возможности его применения в депрессивной фазе, как показывает систематизированный обзор, опубликованный в Ann Gen Psychiatry в 2009 году, неоднозначны, по причине отмечавшейся в исследованиях плохой переносимости.
Маниакальная фаза
Основную роль в лечении маниакальной фазы играют нормотимики (препараты лития, карбамазепин, вальпроевая кислота, ламотриджин), однако для быстрого устранения симптомов в некоторых случаях возникает необходимость в антипсихотиках, причём приоритет отдаётся атипичным — с применением классических антипсихотиков связан значительно больший риск не только депрессии и нейролептик-индуцированного дефицитарного синдрома, но и экстрапирамидных нарушений, к которым больные БАР особенно предрасположены, в особенности к поздней дискинезии — необратимому нарушению, приводящему к инвалидизации. Отмечается существенный риск возникновения экстрапирамидных расстройств и при использовании в маниакальной фазе некоторых атипичных антипсихотиков: зипрасидона, рисперидона и арипипразола (а также при использовании кветиапина и арипипразола в депрессивной фазе — с применением последнего как при мании, так и при депрессии связан риск преимущественно акатизии).Профилактика обострений БАР
С целью профилактики применяют нормотимики — стабилизаторы настроения. К ним относятся: карбонат лития, карбамазепин (Финлепсин, Тегретол), вальпроаты (Депакин, Конвулекс). Стоит отметить ламотриджин (Ламиктал), который особенно показан при быстроциклическом течении с преобладанием депрессивных фаз. Очень перспективны в этом отношении атипичные антипсихотики, а оланзапин и арипипразол уже одобрены в ряде развитых стран как стабилизаторы настроения при БАР.Прогноз и экспертиза
В зависимости от частоты и длительности приступов и «светлых» промежутков больные могут быть переведены на I, II, III группу инвалидности или вообще оставаться трудоспособными и лечиться по больничному листу (при единственном приступе или при редких и непродолжительных приступах). При совершении общественно опасного деяния во время приступа больные чаще признаются невменяемыми, при совершении общественно опасного деяния в период интермиссии больные чаще признаются вменяемыми (экспертиза каждого случая достаточно сложна, особенно при лёгких формах заболевания, приходится тщательно сопоставлять все обстоятельства дела со степенью выраженности психических расстройств больного). Больные биполярным аффективным расстройством признаются негодными к несению военной службы по заключению Военно-Врачебной Комиссии.Люди с биполярным аффективным расстройством
- Людвиг Больцман — физик-теоретик
- Рассел Брэнд — стендап-комик, актёр
- Винсент ван Гог — художник
- Жан-Клод Ван Дамм —актер
- Вирджиния Вулф — писательница
- Пол Гаскойн — футболист
Обсессивно-компульсивное расстройство (ОКР)
(Материал из Векипедии)
Обсессивно-компульсивное расстройство (от англ. obsession — «одержимость идеей» и англ. compulsion — «принуждение»); Невроз навязчивых состояний — психическое расстройство. Может иметь хронический, прогрессирующий или эпизодический характер. При ОКР у больного невольно появляются навязчивые, мешающие или пугающие мысли (обсессии). Он постоянно и безуспешно пытается избавиться от вызванной мыслями тревоги с помощью столь же навязчивых и утомительных действий (компульсий). Иногда отдельно выделяются обсессивное (преимущественно навязчивые мысли — F42.042.0) и компульсивное (преимущественно навязчивые действия — F42.142.1) расстройства.
ОКР характеризуется развитием навязчивых мыслей, воспоминаний, движений и действий, а также разнообразными патологическими страхами (фобиями)
ОКР поражает мужчин, женщин и детей всех рас и социальных слоев одинаково. Оно может начаться в 2 года, но чаще — в конце первого десятилетия у мужчин и в конце второго десятилетия у женщин. Распространенность его примерно 1-2:100 у взрослых и 1:200-500 у детей и подростков, хотя распознанные клинически случаи встречаются реже (до 1%), так как у многих это расстройство может быть не диагностировано из-за стигматизации. В 1980-х при изучении взрослых из нескольких городов США частота ОКР для обоих полов достигла 2,5%. Интересно, что исследования утверждают, что симптомы ОКР в Японии похожи на те, что встречаются в западных странах. Это исследование, проведенное Хисато Мацунага, опубликованное в 2008 году, подтверждает, что болезнь не имеет культурных и географических границ, опровергая некоторые предыдущие этиологические теории.
На распространенность ОКР также влияет уровень образования. Частота ОКР ниже у тех, кто окончил высшее учебное заведение (1,9%), чем у тех, кто не имеет высшего образования (3,4%). Однако, среди тех, кто окончил высшее учебное заведение, частота выше у тех, кто закончил его с ученой степенью (соответственно 3,1%:2,4%).
Больные ОКР — чаще люди с высоким уровнем интеллекта, так как сама природа расстройства нуждается в сложных образцах мышления. Чаще это — представители среднего класса, 48% — холостые.
Основными признаками являются тягостные стереотипные, навязчивые мысли, образы, влечения или действия, воспринимающиеся как бессмысленные, которые в стереотипной форме вновь и вновь приходят на ум больному и вызывают безуспешную попытку сопротивления. Компульсивные действия или ритуалы представляют собой повторяющиеся вновь и вновь стереотипные поступки, смысл которых заключается в предотвращении каких-либо объективно маловероятных событий. Обсессии и компульсии чаще переживаются как чужеродные, абсурдные и иррациональные. Пациент страдает от них и им сопротивляется.
Следующие симптомы являются показателями обсессивно-компульсивного расстройства:
Таже различные независимые исследования показали, что многие пациенты с обсессивно-компульсивным расстройством имеют повышенную концентрацию дофамина в базальных ганглиях (левом хвостатом ядре и левой скорлупе). Эти нейромедиаторы являются частью так называемой «системы поощрения» и вырабатываются в больших количествах во время позитивного по представлению пациента опыта типа секса, наркотиков, алкоголя, вкусной еды, а также стимуляторов ассоцированных с ними. Нейробиологические опыты также показали, что даже воспоминания о позитивном поощрении может увеличить уровень дофамина. Например, мозг пациентов которым было дано плацебо вырабатывал дофамин также как и при приеме настоящего препарата. Однако некоторые пациенты умышленно перенапрягают эту систему поощрения, искусственно вызывая приятные для них воспоминания и мысли снова и снова, поскольку таким образом натурально производятся нейромедиаторы хорошего настроения. Это похоже на наркотическую зависимость, ведь практически все наркотики прямо или косвенно нацелены на «систему поощрения» мозга и насыщают его структуры дофамином. Если пациент продолжает перестимулировать свою «систему поощрения», то постепенно мозг адаптируется к чрезмерному потоку дофамина, производя меньше гормона и уменьшая количество рецепторов в «системе поощрения». В результате, химическое воздействие на мозг уменьшается, понижая способность пациента наслаждаться вещами, от которых он раньше получал удовольствие. Это понижение заставляет пациента зависимого от дофамина усиливать свою «мыслительную деятельность», пытаясь привести уровень нейромедиаторов в нормальное для него состояние — этот эффект известен в фармакологии как толерантность. Дальнейшее развитие толерантности может постепенно привести к очень тяжелым изменениям в нейронах и других структурах мозга, и потенциально может в долговременной перспективе нанести серьезный ущерб здоровью мозга.Современные антипсихотические препараты нацелены на блокировку функций дофамина. Но, к сожалению, эта блокировка иногда также вызывает и приступы депрессии, что может усилить зависимое поведение пациента. Когнитивно-поведенческая психотерапия (КПТ), проводимая профессиональным психологом, также может помочь пациентам эффективно контролировать свои настойчивые мысли, поднять самооценку, понять причины депрессии и объяснить им долговременные негативные последствия дофаминовой зависимости.
Существует также теория, которая объясняет появление или ухудшение симптомов ОКР при стрептококковой инфекции. Эти бактерии вызывают, к примеру, ангину. Согласно этой теории, в процессе борьбы с бактериями антитела в теле пациента «случайно» разрушают другие ткани тела, а не бактерий. Это может вызвать артрит, а также ОКР, если разрушается, к примеру, ткань базальных ганглиев. Хотя эта причина ОКР является довольно редкой, она тем не менее объясняет некоторые случаи флуктуации симптомов, независимых от внешних воздействий (стресса).
В основе личности людей с ОКР часто выступают ананкастные черты.
Компульсии имеют медицинское значение, когда пациент чувствует переутомление от их исполнения в ответ на обсессии, или согласно с жесткими правилами, и соответственно страдает. Хотя многие люди, не болеющие ОКР, могут исполнять сходные действия (например, расставлять вещи только по высоте), медицинская значимость появится тогда, когда он будет вынужден вести себя не иначе, психологически страдая. Цель этих действий – предупреждение происшествий; однако они с ним логически не связаны или чрезмерны, причем это должен понимать сам пациент. Обсессии и компульсии должны занимать больше часа в день или вызывать трудности в социуме, работе или учебе. Полезно установить степень расстройств перед лечением ОКР. Кроме времени, потраченного на них пациентом, можно использовать разные шкалы для стандартизации, особенно Y-BOCS (Обсессивно-компульсивная шкала Йеля-Брауна).
В него включаются:
Случайные панические атаки (F41.041.0) или легкие фобические (F40.40.) симптомы не считаются препятствием для постановки диагноза ОКР. Однако, обсессивные симптомы, развивающиеся при наличии шизофрении (F20.20.), синдрома Жилля де ла Туретта (F95.2.95.2.), или органического психического расстройства, расцениваются как часть этих состояний.
Отмечается, что хотя обсессии и компульсии обычно сосуществуют, целесообразно устанавливать один из этих типов симптоматики в качестве доминирующего, поскольку от этого может зависеть то, как больные реагируют на разные виды терапии.
Даёт свои результаты применение когнитивно-поведенческой психотерапии. Идею лечения ОКР когнитивно-поведенческой терапией продвигает американский психиатр Джеффри Шварц. Разработанная им методика позволяет пациенту сопротивляться ОКР, изменяя или упрощая процедуру «ритуалов», сводя её к минимуму. Основа методики — осознание пациентом болезни и пошаговое сопротивление её симптомам.
По методике 4-х шагов Джеффри Шварца, необходимо объяснить больному, какие из его опасений оправданы, а какие вызваны ОКР. Проведя между ними черту и объяснив больному, как в той или иной ситуации повёл бы себя здоровый человек (лучше, если примером послужит человек, представляющий авторитет для больного).Психоаналитическая психотерапия может помочь с некоторыми аспектами расстройства.
Для медикаментозного лечения ОКР применяются антидепрессанты из группы селективных ингибиторов обратного захвата серотонина («Сертралин», «Пароксетин», «Флуоксетин», «Флувоксамин», «Циталопрам», «Эсциталопрам») и трициклический антидепрессант «Кломипрамин». При наличии выраженной тревоги в первые дни фармакотерапии целесообразно назначение бензодиазепиновых транквилизаторов («Клоназепам», «Алпразолам», «Диазепам», «Феназепам»).
На западе для этого используют электросудорожную терапию. Однако в странах СНГ к ней показатели значительно уже, и при данном неврозе её не используют.
При легких формах болезнь, как правило, протекает на амбулаторном уровне. Обратное развитие проявлений наступает через 1 год-5 лет с момента обнаружения. Могут остаться невыраженные симптомы, которые не нарушают существенно жизнедеятельность, за исключением периодов возросшего стресса или ситуаций, при которых развивается сопутствующее расстройство по оси I (cм. DSM-IV-TR), например депрессия.
Более тяжелые и сложные ОКР с контрастными представлениями, многочисленными ритуалами, осложнением фобиями заражения, загрязнения, острых предметов, и, очевидно, связанными с этими фобиями навязчивыми представлениями, или влеченими, наоборот, могут стать стойкими к лечению, либо обнаружить тенденцию к рецидивированию (50-60 % в первые 3 года) с сохраняющимися, несмотря на активную терапию, расстройствами. Дальнейшая ухудшение этих состояний свидетельствует о постепенном отягощении болезни в целом. Обсессии в этом случае могут быть склонны к расширению. Частая причина их усиления — либо возобновление психотравмирующей ситуации, либо ослабление организма, переутомление и длительное недосыпание.
Предпринимаются попытки установить, каким пациентам необходима длительная терапия. Приблизительно в двух третях случаев улучшение при терапии ОКР наступает в течение 6 месяцев— года, чаще к концу этого периода. В 60-80 % состояние не просто улучшается, а наступает практически выздоровление. Если заболевание продолжается более года, в его течение наблюдаются колебания — периоды обострений перемежаются с периодами ремиссии, длящимися от нескольких месяцев до нескольких лет. Прогноз хуже, если речь идет об ананкастной личности с тяжелыми симптомами заболевания, или если в жизни больного присутствуют непрерывный стресс. Тяжелые случаи могут быть чрезвычайно стойкими; например, в результате исследования госпитализированных больных с ОКР обнаружено, что у трех четвертей из них симптоматика осталась без изменений и спустя 13-20 лет. Поэтому успешное медикаментозное лечение необходимо продолжать в течение 1-2 лет прежде, чем рассматривать возможность отмены и прекращение фармакотерапии должно быть тщательно рассмотрено, большинству пациентов рекомендуется продолжать лечение в какой-либо форме. Существуют данные о том, что когнитивно-поведенческая психотерапия может иметь более продолжительный эффект, чем некоторые СИОЗС после прекращения приема. Также доказано, что люди, улучшение состояния которых основано только на медикаментозной терапии, склонны переживать рецидивы после отмены препарата.
Без лечения, симптомы ОКР могут прогрессировать до такой степени, что влияя на жизнь пациента, нарушают его способность работать и сохранять важные взаимоотношения. У многих людей с ОКР появляются мысли о самоубийстве и около 1 % совершают суицид. Специфические симптомы ОКР редко прогрессирует до развития физических нарушений. Тем не менее, симптомы, как компульсивное мытье рук могут привести к сухости и даже повреждению кожи, а повторяющаяся трихотилломания — к образованию корок на голове пациента.
Однако, в общем, ОКР, по сравнению с эндогенными психическими заболеваниями, как и все неврозы, имеет благоприятное течение. Хотя лечение одного и того же невроза у разных людей может сильно отличаться в зависимости от социального, культурного и интеллектуального уровня пациента, его пола и возраста. Так, наиболее успешнее результаты у пациентов в возрасте 30-40 лет, женщин и женатых.
У детей и подростков ОКР, наоборот, устойчивее других эмоциональных расстройств и неврозов и без лечения очень мало их через 2-5 лет полностью выздоравливает.
От 30 % до 50 % детей, страдающих обсессивно-компульсивным расстройством, продолжают проявлять его симптомы по прошествии от 2 до 14 лет после постановки диагноза Хотя у большинства, вместе с проходившими медикаментозное лечение (например, СИОЗС), наблюдается небольшая ремиссия, однако полностью её достигает менее 10 %.Причинами неблагоприятных последствий этого заболевания являются: слабый первичный ответ на терапию, тиковые расстройства в анамнезе и психопатия одного из родителей. Таким образом, обсессивно-компульсивное расстройство является для значительного числа детей серьезным и хроническим заболеванием.
В некоторых случаях возможно состояние, граничащее между неврозом и ананкастным расстройством личности, чему благоприятствуют: акцентуация личности по психастеническому типу, инфантилизм личности, соматическая болезнь, длительная психотравма, возраст свыше 30 лет или длительный ОКР, развивающееся в 2 этапа:
Обсессивно-компульсивное расстройство (от англ. obsession — «одержимость идеей» и англ. compulsion — «принуждение»); Невроз навязчивых состояний — психическое расстройство. Может иметь хронический, прогрессирующий или эпизодический характер. При ОКР у больного невольно появляются навязчивые, мешающие или пугающие мысли (обсессии). Он постоянно и безуспешно пытается избавиться от вызванной мыслями тревоги с помощью столь же навязчивых и утомительных действий (компульсий). Иногда отдельно выделяются обсессивное (преимущественно навязчивые мысли — F42.042.0) и компульсивное (преимущественно навязчивые действия — F42.142.1) расстройства.
ОКР характеризуется развитием навязчивых мыслей, воспоминаний, движений и действий, а также разнообразными патологическими страхами (фобиями)
Эпидемиология.
На распространенность ОКР также влияет уровень образования. Частота ОКР ниже у тех, кто окончил высшее учебное заведение (1,9%), чем у тех, кто не имеет высшего образования (3,4%). Однако, среди тех, кто окончил высшее учебное заведение, частота выше у тех, кто закончил его с ученой степенью (соответственно 3,1%:2,4%).
Больные ОКР — чаще люди с высоким уровнем интеллекта, так как сама природа расстройства нуждается в сложных образцах мышления. Чаще это — представители среднего класса, 48% — холостые.
Классификация
- Классификация по Снежневскому, Шмаоновой (по особенностям течения):
- С однократным приступом болезни, который может продолжаться недели или годы;
- В виде рецидивов с периодами полного здоровья;
- Непрерывное течение с периодическим усилением симптоматики.
- Классификация по МКБ-10:
- F42.042.0 Преимущественно навязчивые мысли или размышления (обсессии)
- F42.142.1 Преимущественно компульсивные действия (навязчивые ритуалы)
- F42.242.2 Смешанные навязчивые мысли и действия
- F42.842.8 Другие обсессивно-компульсивные расстройства
- F42.942.9 Обсессивно-компульсивное расстройство, неуказанное
История
Навязчивые явления известны давно. В Средневековье таких людей считали одержимыми. Первое клиническое описание расстройства принадлежит Феликсy Платерy (1614 год). В 1827 году Жан-Этьен Доминик Эскироль описал одну из его форм — «болезнь сомнений» (фр. folie de doute). И. М. Балинский в 1858 году отметил, что у всех навязчивостей есть общая черта — чуждость сознанию, и предложил термин «навязчивое состояние». Карл-Фридрих-Отто Вестфаль в 1877 году указал, что они всплывают при незатронутом в других отношениях интеллекте и не могут им быть изгнаны из сознания. Он полагал, что в основе навязчивых состояний лежит расстройство мышления, в то время как Морель в 1860 году считал их причиной нарушение эмоций. В 1905 году П. Жане выделил этот невроз из неврастении как отдельное заболевание и назвал его психастенией. В этом же году данные о нём систематизировал С. А. Суханов. Термин «психастения» стал широко применяться в российской и французской науке, в то время как в немецкой и английской использовался термин «невроз навязчивых состояний». В США его стали называть обсессивно-компульсивным неврозом. Разница здесь не только в терминологии. В отечественной психиатрии под неврозом навязчивых состояний понимают не только обсессивно-компульсивное расстройство, но и фобические тревожные расстройства (F40.40.), которые как в МКБ-10, так и в DSM-IV-TR имеют разные обозначения. П. Жане и другие авторы рассматривали ОКР как заболевание, причиной которого являются врожденные особенности нервной системы. В начале 1910-х Зигмунд Фрейд относил обсессивно-компульсивное поведение к подсознательным конфликтам, которые проявляются в виде симптомов.Э. Крепелин помещал его не к психогениям, а к «конституциональным душевным заболеваниям» наряду с маниакально-депрессивным психозом и паранойей. Многие учёные относили его к психопатиям, а K. Kolle и некоторые другие — к эндогенным психозам типа шизофрении, но на данный момент его относят именно к неврозам.Симптомы и поведение больных. Клиническая картина.
Больные ОКР — мнительные люди, склонные к редким максимально-решительным действиям, что сразу заметно на фоне их доминирующего спокойствия. Легко сексуально-возбудимы/сексуально-импульсивны (малоизученное в отечественной медицине явление).Основными признаками являются тягостные стереотипные, навязчивые мысли, образы, влечения или действия, воспринимающиеся как бессмысленные, которые в стереотипной форме вновь и вновь приходят на ум больному и вызывают безуспешную попытку сопротивления. Компульсивные действия или ритуалы представляют собой повторяющиеся вновь и вновь стереотипные поступки, смысл которых заключается в предотвращении каких-либо объективно маловероятных событий. Обсессии и компульсии чаще переживаются как чужеродные, абсурдные и иррациональные. Пациент страдает от них и им сопротивляется.
Следующие симптомы являются показателями обсессивно-компульсивного расстройства:
- навязчивые, все время повторяющиеся мысли;
- тревога, следующая этим мыслям;
- определенные и, с целью устранения тревоги, часто повторяемые одинаковые действия.
Обсессии
- Больные ОКР переживают навязчивые мысли (обсессии), как правило, неприятные. Спровоцировать обсессии способно любое незначительное событие. Такие события, как: посторонний кашель, соприкосновение с предметом, который воспринимается больным как нестерильный и неиндивидуальный (поручни, дверные ручки и т.п.), а также личные опасения, не связанные с чистотой. Обсессии могут носить страшный или непристойный характер, чаще чуждый личности больного. Обострения могут произойти в местах большого скопления людей, например, в общественном транспорте.
Компульсии
- Для борьбы с обсессиями больные применяют защитные действия (компульсии). Действия представляют собой ритуалы, призванные предотвращать или минимизировать опасения. Такие действия, как: постоянное мытьё рук и умывание, сплёвывание слюны, многократное предотвращение потенциальной опасности (бесконечная проверка электроприборов, закрытия двери, закрытия молнии на ширинке), повторение слов, счёт. Например, с целью убедиться, что дверь закрыта, больному необходимо дёргать ручку определённое количество раз (при этом считать разы). Проведя ритуал, больной испытывает временное облегчение, переходя в "идеальное" постритуальное состояние. Однако спустя какое-то время всё повторяется заново.
Этиология и патогенез
На данный момент неизвестно, что вызывает появление ОКР. В рамках нейрофизиологического подхода, исследователи выдвигают теорию о связи ОКР с нарушениями коммуникации между глазнично-лобной корой мозга и базальными ганглиями. Эти структуры мозга используют нейротрансмиттер серотонин для взаимодействия. Считается, что между ОКР и недостаточным уровнем серотонина есть связь. Процесс передачи информации между нейронами регулируется, в частности, обратным захватом нейротрансмиттеров в нейроны — нейротрансмиттер частично возвращается в испускающий нейрон, где ликвидируется моноаминоксидазой, что контролирует его уровень в синапсе. Предполагается, что у больных ОКР происходит повышенный обратный захват серотонина, и импульс не доходит до следующего нейрона. В пользу этой теории выступает то, что больные чувствуют пользу от приёма антидепрессантов класса селективных ингибиторов обратного захвата серотонина.
Существует также теория, которая объясняет появление или ухудшение симптомов ОКР при стрептококковой инфекции. Эти бактерии вызывают, к примеру, ангину. Согласно этой теории, в процессе борьбы с бактериями антитела в теле пациента «случайно» разрушают другие ткани тела, а не бактерий. Это может вызвать артрит, а также ОКР, если разрушается, к примеру, ткань базальных ганглиев. Хотя эта причина ОКР является довольно редкой, она тем не менее объясняет некоторые случаи флуктуации симптомов, независимых от внешних воздействий (стресса).
В основе личности людей с ОКР часто выступают ананкастные черты.
Диагностика
Официальный диагноз может поставить психиатр. Обязательно наличие обсессий и/или компульсий.[править] Диагностические критерии DSM-IV-TR
Согласно DSM-IV-TR, обсессии и компульсии при ОКР характеризуются некоторыми специфическими признаками. Эти обсессии только тогда имеют медицинское значение, когда являются повторяющимися и устойчивыми навязчивыми мыслями, побуждениями, или мысленными образами и вызывают беспокойство и страдание. Пациент может их игнорировать или подавлять, или нейтрализировать другой мыслью или действием, и склоняется к тому, что они психологически несовместимы или иррациональны.Компульсии имеют медицинское значение, когда пациент чувствует переутомление от их исполнения в ответ на обсессии, или согласно с жесткими правилами, и соответственно страдает. Хотя многие люди, не болеющие ОКР, могут исполнять сходные действия (например, расставлять вещи только по высоте), медицинская значимость появится тогда, когда он будет вынужден вести себя не иначе, психологически страдая. Цель этих действий – предупреждение происшествий; однако они с ним логически не связаны или чрезмерны, причем это должен понимать сам пациент. Обсессии и компульсии должны занимать больше часа в день или вызывать трудности в социуме, работе или учебе. Полезно установить степень расстройств перед лечением ОКР. Кроме времени, потраченного на них пациентом, можно использовать разные шкалы для стандартизации, особенно Y-BOCS (Обсессивно-компульсивная шкала Йеля-Брауна).
Диагностические критерии МКБ-10
Согласно МКБ-10, для постановки диагноза необходимо, чтобы обсессии и/или компульсии проявлялись в более 50% дней в течение по крайней мере двух недель подряд и быть источником дистресса и нарушения активности. Обсессивные симптомы должны иметь следующие характеристики:- а) Они должны быть расценены как собственные мысли или импульсы больного.
- б) Должна быть хотя бы одна мысль или действие, которой больной безуспешно сопротивляется, даже если наличествуют другие мысли и/или действия, которым больной более не сопротивляется.
- в) Мысль о выполнении навязчивого действия не должна быть сама по себе приятна (простое уменьшение напряженности или тревоги не считается в этом смысле приятным).
- г) Мысли, образы или импульсы должны быть неприятно повторяющимися.
В него включаются:
- обсессивно-компульсивный невроз
- обсессивный невроз
- ананкастный невроз
Дифференциальный диагноз по МКБ-10
В МКБ-10 отмечается, что дифференциальный диагноз между обсессивно-компульсивным расстройством и депрессивным расстройством (F32.32., F33.33.) может вызывать трудности, поскольку эти два типа симптомов часто возникают вместе. В остром эпизоде предпочтение отдаётся расстройству, симптомы которого возникли первыми. Когда представлены оба, но ни один не доминирует, рекомендуется предполагать, что депрессия была первичной. При хронических расстройствах рекомендуется отдавать предпочтение тому из расстройств, симптомы которого сохраняются наиболее часто при отсутствии симптомов другого.Случайные панические атаки (F41.041.0) или легкие фобические (F40.40.) симптомы не считаются препятствием для постановки диагноза ОКР. Однако, обсессивные симптомы, развивающиеся при наличии шизофрении (F20.20.), синдрома Жилля де ла Туретта (F95.2.95.2.), или органического психического расстройства, расцениваются как часть этих состояний.
Отмечается, что хотя обсессии и компульсии обычно сосуществуют, целесообразно устанавливать один из этих типов симптоматики в качестве доминирующего, поскольку от этого может зависеть то, как больные реагируют на разные виды терапии.
Лечение
Психотерапия
По методике 4-х шагов Джеффри Шварца, необходимо объяснить больному, какие из его опасений оправданы, а какие вызваны ОКР. Проведя между ними черту и объяснив больному, как в той или иной ситуации повёл бы себя здоровый человек (лучше, если примером послужит человек, представляющий авторитет для больного).Психоаналитическая психотерапия может помочь с некоторыми аспектами расстройства.
Терапия психотропными средствами (медикаментозное лечение)
Для медикаментозного лечения ОКР применяются антидепрессанты из группы селективных ингибиторов обратного захвата серотонина («Сертралин», «Пароксетин», «Флуоксетин», «Флувоксамин», «Циталопрам», «Эсциталопрам») и трициклический антидепрессант «Кломипрамин». При наличии выраженной тревоги в первые дни фармакотерапии целесообразно назначение бензодиазепиновых транквилизаторов («Клоназепам», «Алпразолам», «Диазепам», «Феназепам»).
Биологическая терапия
Её используют только при тяжелом течении ОКР, рефрактерному к другим типам лечения. В СССР и теперь странах СНГ для этого используют атропинокоматозную терапию.На западе для этого используют электросудорожную терапию. Однако в странах СНГ к ней показатели значительно уже, и при данном неврозе её не используют.
Профилактика
- Первичная психопрофилактика:
- Предотвращение психотравмирующих влияний на работе и в быту.
- Предотвращение ятрогений и дидактогений (правильное воспитание ребёнка, например, не прививать ему мнения о его неполноценности или превосходстве, не порождать чувство глубокого чувства страха и вины при совершении «грязных» поступков, здоровые отношения между родителями).
- Предотвращение семейных конфликтов.
- Вторичная психопрофилактика (предотвращение рецидивов):
- Изменение отношения больных к психотравмирующим ситуациям путем бесед (лечение убеждением), самовнушения и внушения; своевременное лечение при их выявлении.
- Способствование увеличению яркости в помещении — убрать плотные шторы, использовать яркое освещение, максимально использовать светлое время суток, фототерапия.Свет способствует вырабатыванию серотонина.
- Общеукрепляющая и витаминотерапия, достаточный сон.
- Диетотерапия (полноценное питание, отказ от кофе и алкоголя, включить в меню продукты питания с повышенным содержанием триптофана (аминокислоты, из которой образуется серотонин): финики, бананы, сливы, инжир, томаты, молоко, сою, чёрный шоколад).
- Своевременное и адекватное лечение других заболеваний: эндокринных, сердечно-сосудистых, особенно атеросклероза сосудов мозга, злокачественных новообразований, железо- и витамин B12-дефицитной анемии.,
Прогноз
Наиболее характерна для ОКР хронизация(хроническое течение болезни). Эпизодическое проявление болезни и полное выздоровление встречается сравнительно редко(острые случаи могут не рецидивировать). У многих больных, особенно при развитии и сохранении одного какого-то типа проявлений (арифмомания, ритуальное мытье рук), возможно длительно стабильное состояние. В таких случаях отмечаются постепенное смягчение психопатологической симптоматики и социальная реадаптация.При легких формах болезнь, как правило, протекает на амбулаторном уровне. Обратное развитие проявлений наступает через 1 год-5 лет с момента обнаружения. Могут остаться невыраженные симптомы, которые не нарушают существенно жизнедеятельность, за исключением периодов возросшего стресса или ситуаций, при которых развивается сопутствующее расстройство по оси I (cм. DSM-IV-TR), например депрессия.
Более тяжелые и сложные ОКР с контрастными представлениями, многочисленными ритуалами, осложнением фобиями заражения, загрязнения, острых предметов, и, очевидно, связанными с этими фобиями навязчивыми представлениями, или влеченими, наоборот, могут стать стойкими к лечению, либо обнаружить тенденцию к рецидивированию (50-60 % в первые 3 года) с сохраняющимися, несмотря на активную терапию, расстройствами. Дальнейшая ухудшение этих состояний свидетельствует о постепенном отягощении болезни в целом. Обсессии в этом случае могут быть склонны к расширению. Частая причина их усиления — либо возобновление психотравмирующей ситуации, либо ослабление организма, переутомление и длительное недосыпание.
Предпринимаются попытки установить, каким пациентам необходима длительная терапия. Приблизительно в двух третях случаев улучшение при терапии ОКР наступает в течение 6 месяцев— года, чаще к концу этого периода. В 60-80 % состояние не просто улучшается, а наступает практически выздоровление. Если заболевание продолжается более года, в его течение наблюдаются колебания — периоды обострений перемежаются с периодами ремиссии, длящимися от нескольких месяцев до нескольких лет. Прогноз хуже, если речь идет об ананкастной личности с тяжелыми симптомами заболевания, или если в жизни больного присутствуют непрерывный стресс. Тяжелые случаи могут быть чрезвычайно стойкими; например, в результате исследования госпитализированных больных с ОКР обнаружено, что у трех четвертей из них симптоматика осталась без изменений и спустя 13-20 лет. Поэтому успешное медикаментозное лечение необходимо продолжать в течение 1-2 лет прежде, чем рассматривать возможность отмены и прекращение фармакотерапии должно быть тщательно рассмотрено, большинству пациентов рекомендуется продолжать лечение в какой-либо форме. Существуют данные о том, что когнитивно-поведенческая психотерапия может иметь более продолжительный эффект, чем некоторые СИОЗС после прекращения приема. Также доказано, что люди, улучшение состояния которых основано только на медикаментозной терапии, склонны переживать рецидивы после отмены препарата.
Без лечения, симптомы ОКР могут прогрессировать до такой степени, что влияя на жизнь пациента, нарушают его способность работать и сохранять важные взаимоотношения. У многих людей с ОКР появляются мысли о самоубийстве и около 1 % совершают суицид. Специфические симптомы ОКР редко прогрессирует до развития физических нарушений. Тем не менее, симптомы, как компульсивное мытье рук могут привести к сухости и даже повреждению кожи, а повторяющаяся трихотилломания — к образованию корок на голове пациента.
Однако, в общем, ОКР, по сравнению с эндогенными психическими заболеваниями, как и все неврозы, имеет благоприятное течение. Хотя лечение одного и того же невроза у разных людей может сильно отличаться в зависимости от социального, культурного и интеллектуального уровня пациента, его пола и возраста. Так, наиболее успешнее результаты у пациентов в возрасте 30-40 лет, женщин и женатых.
У детей и подростков ОКР, наоборот, устойчивее других эмоциональных расстройств и неврозов и без лечения очень мало их через 2-5 лет полностью выздоравливает.
От 30 % до 50 % детей, страдающих обсессивно-компульсивным расстройством, продолжают проявлять его симптомы по прошествии от 2 до 14 лет после постановки диагноза Хотя у большинства, вместе с проходившими медикаментозное лечение (например, СИОЗС), наблюдается небольшая ремиссия, однако полностью её достигает менее 10 %.Причинами неблагоприятных последствий этого заболевания являются: слабый первичный ответ на терапию, тиковые расстройства в анамнезе и психопатия одного из родителей. Таким образом, обсессивно-компульсивное расстройство является для значительного числа детей серьезным и хроническим заболеванием.
В некоторых случаях возможно состояние, граничащее между неврозом и ананкастным расстройством личности, чему благоприятствуют: акцентуация личности по психастеническому типу, инфантилизм личности, соматическая болезнь, длительная психотравма, возраст свыше 30 лет или длительный ОКР, развивающееся в 2 этапа:
- Депрессивный невроз (МКБ-9:300.4300.4 / МКБ-10:F32.032.0, F33.033.0, F34.134.1, F43.2143.21)
- Обсессивное пограничное состояние (по О. В. Кербикову) с преобладанием обсессий, фобий и астении
Характеристика когнитивной (познавательной) функции
Исследование 2009 года, что руководствовалось совокупностью нейропсихологических заданий, чтобы оценить 9 познавательных областей особым центром исполнительных функций, пришло к умозаключению, что обнаружилось немного нейропсихологических отличий между людьми с ОКР со здоровыми участниками, когда контролировались сопутствующие факторы.Трудовая экспертиза
Неврозы обычно не сопровождаются временной утратой трудоспособности. При затянувшихся невротических состояниях врачебно-контрольная комиссия (ВКК) решает вопрос об изменении условий труда и переводе на более легкую работу. В тяжелых случаях ВКК направляет больного во ВТЭК, которая может определить III группу инвалидности и дать рекомендации, касающиеся вида труда и условий работы (облегченный режим, укороченный рабочий день, работа в не большом коллективе).Законодательство за рубежом
Хотя исследования утверждают, что больные ОКР обычно поразительно предрасположены обеспечивать безопасность себя и окружающих,некоторые законодательства имеют общий закон о психических болезнях, который может непреднамеренно оказывать неблагоприятное воздействие на гражданские права и свободы больных ОКР.Транквилизаторы (Анксиолитики)
(Материал из Википедии)
Транквилизаторы (от лат. tranquillo — успокаивать), психолептики (седативные) или анксиолитики (от лат. anxietas — тревожное состояние, страх + др.-греч. λυτικός — способный растворять, ослабляющий), или атарактики (от др.-греч. ἀταραξία — невозмутимость) — психотропные лекарственные средства, успокоительные, которые подавляют или снижают деятельность организма и могут вызывать как физическую, так и психологическую зависимость. Большинство транквилизаторов относится к группе бензодиазепинов.Большинство этих средств наряду с собственно транквилизирующим эффектом оказывают вегетотропное, мышечнорасслабляющее и противосудорожное действие (клоназепам, реланиум, элениум и др.). Подчёркивается положительное влияние транквилизаторов на психопатическую и психопатоподобную симптоматику, соматизированные расстройства, психофизиологические, психосоматические, конверсионные, тревожно-ипохондрические и другие синдромы.
История
Первоначально термин «транквилизатор» означал раскручивающееся деревянное смирительное кресло, использовавшееся в то время в психиатрии.В народной медицине с давних времен используются такие успокаивающие травы, как валериана, пустырник, боярышник, мята, хмель и некоторые другие, получившие в настоящее время название фитотранквилизаторов. Позже с этой целью стали использоваться соли брома.
В 1947 г. был синтезирован, а в 1955 г. внедрён в клиническую практику первый современный транквилизатор — Мепробамат. Однако, наиболее значительным в истории транквилизаторов является 1960 г., начиная с которого стали применяться производные бензодиазепина (в частности, Хлордиазепоксид и Диазепам), превосходящие по эффективности все предшествующие им транквилизирующие средства и обладающие выраженным психотропным и сбалансированным с ним соматотропным действием, реализующимся через нормализацию вегетативных нарушений (Г. М. Руденко, 1983).
Применение
Транквилизаторы имеют широкий спектр фармакологического действия. Они обладают не только анксиолитическим эффектом, но и оказывают также седативное, снотворное, миорелаксирующее, противосудорожное, амнестическое и вегетостабилизирующее действие.Главным эффектом транквилизаторов является анксиолитический (противотревожный). Анксиолитическое действие проявляется в уменьшении тревоги, страха (антифобическое действие), эмоциональной напряженности.
Седативное (успокаивающее) действие выражается в уменьшении психомоторной возбудимости, дневной активности, снижении концентрации внимания, уменьшении скорости реакции и др.
Снотворный (гипнотический) эффект проявляется в облегчении наступления сна и увеличении его продолжительности. Угнетающее действие транквилизаторов на ЦНС обуславливает взаимное усилению эффектов снотворных, наркозных и анальгезирующих средств.
Миорелаксирующий эффект (расслабление скелетной мускулатуры) при применении транквилизаторов, как правило, является положительным фактором для снятия напряжения, возбуждения, в том числе двигательного. Вместе с тем данный эффект может и ограничивать использование препаратов у пациентов, работа которых требует быстрой психической и физической реакции. Необходимо также учитывать, что миорелаксирующее действие может проявляться ощущением вялости, слабости и др.
Противосудорожное действие выражается в подавлении распространения эпилептогенной активности, возникающей в эпилептогенных очагах.
Амнестическое действие (способность вызывать амнезию) проявляется преимущественно при парентеральном (инъекционном) применении. Механизм этого эффекта пока не ясен.
В спектре действия некоторых транквилизаторов выделяют вегетостабилизирующий эффект (нормализация функциональной активности автономной нервной системы). Клинически этот эффект может проявляться уменьшением вегетативных проявлений тревоги (тахикардия, артериальная гипертензия, потливость, нарушение функций пищеварительной системы и др.).
Клиническое использование транквилизаторов связано в основном с их противотревожным действием. Транквилизаторы применяются при всех видах тревожных расстройств, кроме того, они могут использоваться для лечения тревожных состояний или для кратковременного устранения симптомов тревоги.
Хотя транквилизаторы могут проявлять все характерные для этой группы фармакологические свойства, выраженность и соотношение эффектов у разных препаратов могут быть различными, что обусловливает особенности их клинического применения.
Следует помнить, что лечение транквилизаторами может проводиться только под наблюдением врача, поскольку применение транквилизаторов может приводить к развитию привыкания (снижение эффекта при длительном приеме), а также к формированию лекарственной зависимости (физической и/или психической) и возникновению синдрома отмены. Риск возникновения зависимости возрастает при длительном применении. Из-за более высокого риска развития зависимости применение транквилизаторов у детей и подростков до 18 лет оправдано только в исключительных случаях, при четко обоснованных показаниях, при этом продолжительность лечения должна быть минимальной.
В связи с ослаблением концентрации внимания и снижением скорости психомоторных реакций следует с осторожностью назначать транквилизаторы амбулаторно, особенно пациентам, работа которых требует повышенной концентрации внимания и быстрой психической и физической реакции (водители, диспетчеры и др.).
При приеме транквилизаторов недопустимо употребление алкогольных напитков, поскольку алкоголь усиливает угнетающее действие препаратов этой группы на ЦНС, что может сопровождаться опасными для жизни тяжёлыми побочными эффектами, в том числе потерей сознания и угнетением дыхания.
При назначении транквилизаторов для лечения тревожных расстройств следует соблюдать принцип постепенного повышения дозы — от минимально эффективной до оптимальной для получения терапевтического эффекта (исключением являются острые состояния). Курс лечения должен быть как можно более коротким, после чего необходима повторная оценка состояния больного для принятия решения о необходимости продолжения терапии.
В связи с возможностью развития привыкания и лекарственной зависимости Согласительная комиссия ВОЗ (1996) не рекомендовала применять транквилизаторы бензодиазепинового ряда непрерывно более 2-3 недель. При необходимости длительного лечения (несколько месяцев) курс рекомендуется проводить прерывистым методом, прекращая прием препарата на несколько дней с последующим назначением той же индивидуально подобранной дозы. Чтобы уменьшить риск развития синдрома отмены, при отмене препарата дозу рекомендуется снижать постепенно.
Действие
- Психотропное, способствуют сбалансированию механизмов адаптации и таким образом уменьшают волнение, беспокойство, страх, подавляют психопродуктивную симптоматику невротических состояний:
- фобии
- обсессии (навязчивые мысли)
- ипохондрия (повышенная мнительность)
- Седативное (успокоительное):
- снижение внимания
- снижение скорости психических и двигательных реакций
- появляется вялость и сонливость
- Снотворное:
- ускоряют засыпание
- увеличивают время сна
- Миорелаксирующее — снижают тонус скелетной мускулатуры.
- Противосудорожное — за счет повышения уровня торможения в ЦНС.
Показания
- неврозы и невротические состояния
- судороги, в том числе при эпилепсии
- нарушения сна
- перед операцией
- при стрессе
Нормотимики (или же стабелизаторы настроения)
Нормоти́мики, нормотимические средства, или стабилизаторы настроения (англ. mood stabilizers) — группа психотропных препаратов, основным свойством которых является способность стабилизировать настроение у психически больных, прежде всего у больных аффективными расстройствами (биполярным аффективным расстройством, рекуррентной большой депрессией, дистимией, шизоаффективным расстройством и др.), профилактировать (полностью предотвращать) или смягчать и укорачивать рецидивы (фазы) аффективных расстройств, тормозить прогрессирование болезни и развитие «быстрого цикла». Нормотимики также обладают способностью смягчать «острые углы характера», раздражительность, неуживчивость, вспыльчивость, импульсивность, дисфорию у больных с различными психическими расстройствам
Виды нормотимиков
- Минеральные соли
- Препараты лития (Литий)
- Противосудорожные препараты с нормотимической активностью
- Карбамазепин
- Окскарбазепин
- Вальпроат натрия (Вальпроаты)
- Ламотриджин (Ламиктал)
- Атипичные антипсихотики
- Рисперидон
- Оланзапин
- Кветиапин
- Клозапин
- Антагонисты кальция
- Верапамил
- Нифедипин
- Нимодипин
- Тиреоидные гормоны
- Трийодтиронин
- L-тироксин
Подписаться на:
Сообщения (Atom)